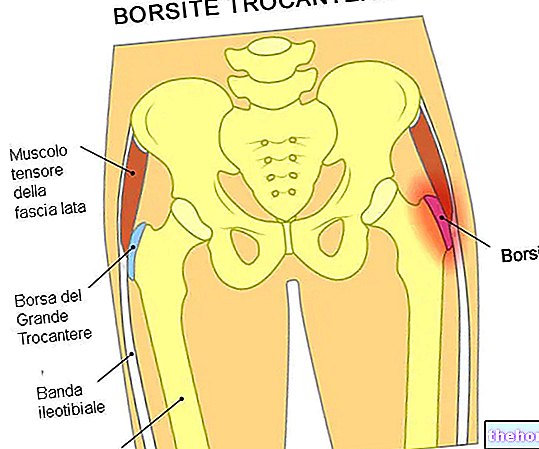
Figure : zone de la cuisse où se situent les symptômes de meralgia paresthesiica
Meralgia paresthesica se caractérise par une « altération de la perception sensorielle de la peau au niveau de la cuisse, sans compromettre la motricité de la jambe. En effet, le patient ressent des picotements, des engourdissements et des douleurs brûlantes, mais est capable de bouger le membre inférieur atteint sans problème." . À partir de ces symptômes, le diagnostic est généralement posé.
La thérapie de meralgia paresthesiica prévoit, dans presque tous les cas, des contre-mesures conservatrices ; ce n'est que dans de très rares exceptions qu'une intervention chirurgicale est nécessaire.
Le ligament inguinal est un faisceau fibreux solide et la zone dans laquelle il réside coïncide souvent avec la zone de compression du nerf cutané latéral.
ÉPIDÉMIOLOGIE
Meralgia paresthesiica a une « incidence assez faible dans la population générale : chaque année, environ 4 personnes sur 10 000 en souffrent.

Figure : Localisation du nerf cutané latéral de la cuisse et zone douloureuse. Du site meddic.jp
Conditions pathologiques associées à la méralgie paresthésique :
- Surpoids et obésité
- Diabète
- Ascite
- Névromes
- Tumeurs des organes pelviens
Cependant, il convient de noter que ces données sont inexactes, car la maladie n'est souvent pas diagnostiquée ou est considérée comme une conséquence d'autres conditions particulières, telles que le diabète et l'obésité. En fait, la méralgie paresthésique est particulièrement fréquente chez les diabétiques et les personnes en surpoids.
Elle touche, sans distinction, hommes et femmes à l'âge adulte. Les cas les plus fréquents concernent les personnes d'âge moyen.
(crânienne et spinale). Cette condition est également appelée neuropathie diabétique.
Les ceintures de sécurité qui passent sur le ligament inguinal après un fort impact peuvent provoquer une compression du nerf cutané fémoral sous-jacent.
Une relation a été mise en évidence entre meralgia paresthesiica et ceux qui ont l'habitude de porter des vêtements très près de la taille ou qui resserrent la ceinture de leur pantalon, habitudes qui semblent développer une pression excessive sur le nerf cutané fémoral.
Après une chirurgie de hernie inguinale, du tissu cicatriciel peut se former, ce qui crée une pression dans le nerf cutané fémoral.
Les névromes, contrairement à ce qu'on pourrait penser, ne sont pas des tumeurs ; ce sont plutôt des épaississements de tissu fibreux qui appuient sur les nerfs voisins.
Ce sont des tumeurs malignes, qui affectent les organes des voies urinaires (prostate, uretère, reins, etc.) Leur apparition et l'expansion de la masse néoplasique peuvent comprimer les nerfs proches de la zone touchée, comme la peau fémorale.
Ce sont des circonstances qui peuvent stresser les terminaisons nerveuses et, dans certains cas, les comprimer.
- Où la douleur brûlante, les picotements et l'engourdissement sont localisés.
- Connaître les branches exactes de la douleur.
- S'il y a certains mouvements ou circonstances qui réduisent ou augmentent l'intensité.
Il est également très important, lors de l'évaluation diagnostique, de considérer l'état de santé du patient et la présence éventuelle d'un ou plusieurs des facteurs de risque mentionnés ci-dessus, c'est-à-dire le fait qu'un individu soit une personne en surpoids, une femme enceinte , diabétique, etc., est un indice supplémentaire pour étayer le diagnostic de meralgia paresthesiica.
QUELLES CIRCONSTANCES ACCENTUENT OU REDUISENT LA DOULEUR DE BRLURE ?
Il a déjà été dit que marcher longtemps ou rester debout longtemps accentue les symptômes de la meralgia paresthesiica.
De même, certains mouvements de la jambe augmentent la douleur et d'autres la réduisent. Ces gestes ont une signification diagnostique, à tel point qu'ils peuvent être considérés comme de véritables signes de la maladie.
De quoi s'agit-il?
- L'extension de la hanche. Elle est réalisée en ramenant la jambe atteinte vers l'arrière.Ce mouvement accentue l'écrasement du nerf cutané fémoral, aggravant la douleur.
- La flexion de la hanche Elle se fait en position couchée, en ramenant la jambe vers l'abdomen/la poitrine. Ce mouvement réduit la compression du nerf affecté, soulageant la sensation douloureuse.
DIAGNOSTIC DIFFÉRENTIEL
Le diagnostic différentiel est effectué pour exclure la présence de toute pathologie caractérisée par des symptômes similaires à la méralgie paresthésique. Elle repose sur des tests instrumentaux, comme les radiographies ou l'électromyographie, mais aussi sur des tests beaucoup plus simples.
Par exemple, un test très rapide et assez significatif est l'évaluation de la motricité de la jambe affectée. Si un patient est capable de contrôler les mouvements de ses membres inférieurs, cela signifie que le nerf atteint n'est pas moteur, mais sensible, comme l'est le fémoral cutané. A l'inverse, si le médecin constate qu'il y a "une" incapacité motrice, cela signifie que le nerf atteint est de type moteur et que, probablement, il ne s'agit pas de meralgia paresthesiica, mais d'une "autre pathologie neurologique".
Si des doutes subsistent et que des lésions neurologiques plus graves sont suspectées, des diagnostics instrumentaux sont effectués. Cependant, il s'agit d'un événement rare.
Ci-dessous un tableau avec les examens possibles et leurs caractéristiques :
Test instrumental
Quand et pourquoi le faire
Ils montrent la région pelvienne et abdominale. Ce sont des tests importants, par exemple, pour les patients atteints de méralgie paresthésique due à un accident de voiture, car ils montrent la santé des organes internes.
S'il n'y a pas de traumatisme à « l'origine de la neuropathie » (diabète, grossesse, etc.), ils ne sont pas indispensables au diagnostic.
A l'aide d'électrodes implantées dans les muscles de la jambe, l'activité électrique est mesurée. Si elle est normale, cela signifie que le nerf impliqué est de type sensoriel et non moteur ; dans ces cas, l'hypothèse de méralgie paresthésique devient plus que concrète .
À l'aide d'électrodes, il est possible d'observer comment le signal nerveux se déplace à travers les terminaisons nerveuses. Si le nerf cutané fémoral est comprimé ou pincé, le signal détecté est altéré.
Si la symptomatologie douloureuse, malgré ces premiers traitements, persiste plus de deux mois, il faut recourir à des antidouleurs et anti-inflammatoires plus efficaces, mais, en même temps, avec plus d'effets secondaires aussi.
- Injections de corticoïdes.
Caractéristiques: ils servent à réduire l'inflammation et la sensation douloureuse.
Les effets secondaires possibles: hypertension artérielle, diabète, prise de poids, aggravation des infections, etc. - Antidépresseurs tricycliques.
Caractéristiques: soulager la douleur.
Les effets secondaires possibles: lenteur, bouche sèche (bouche sèche), constipation, baisse de la libido, etc. - Médicaments spécifiques pour le traitement neuropathique.
Caractéristiques: La gabapentine, la prégabaline ou la carbamazépine font partie des médicaments utilisés; ils servent à soulager la douleur.
Les effets secondaires possibles: constipation, nausées, étourdissements, lenteur, etc.
L'APPROCHE CHIRURGICALE
La chirurgie est une hypothèse très lointaine, qui n'est prise en considération que si les traitements conservateurs n'ont pas eu d'effet.
L'opération consiste en la décompression chirurgicale du nerf cutané latéral de la cuisse.